
大家好!我是来自上海儿童医学中心的曹清。今天晚上很高兴有机会与大家聊一聊儿童难治性感染的“破”和“立”。

作为一名工作在临床一线的感染科医生,其实我有很多儿童难治性的病例,和病原微生物那些不得不说的故事。


几个世纪以来,大范围传播的传染病已经在人类历史上留下了致命的印记,鼠疫、霍乱、天花,仅仅谈起这些名字,仍让人感到不寒而栗。
即使在现在,致命的细菌和病毒仍然在抵御医学的进步,每年有一千四百多万与感染性疾病相关的死亡病例。新的病原体也在不断地涌现,随着人口爆炸和全球化,威胁已经扩大到全球范围。
我们会发现,近一个世纪以来,很多传染病大概平均每5年一次发生周期性爆发。下一次会是什么?谁会受到影响?我们有没有办法抵御这些传染病?事实上,人类抵御所有传染病的战斗已经打响。
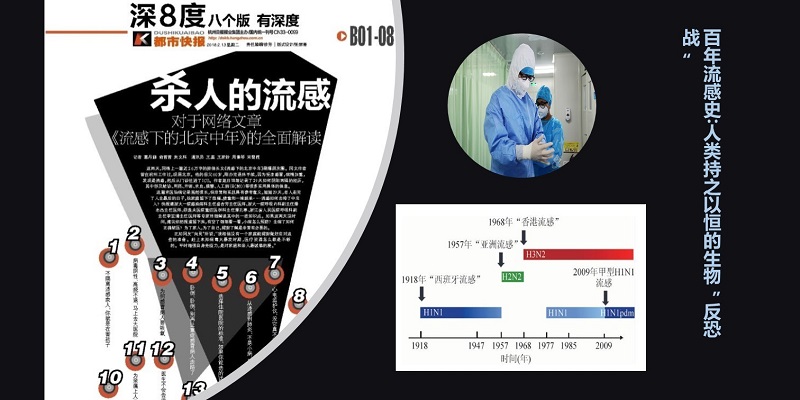
近两年,各大媒体在冬春季节关注度最高的可能就是流感了。每次流感爆发,都迅速传播到大江南北。其实,流感是一个古老的疾病,早在2400多年前,希波克拉底就有了大致的描述。
对近代社会而言,影响最深、发病最早的是1918年的流感大流行,距今恰好100年。百年流感历史,人类经历了5次流感的大流行。在这期间,累计数亿人感染、数千万人死亡,给人类健康和社会经济带来了沉重的打击。
去年,一篇《流感下的北京中年》让大家深刻认识到了重症流感的威胁。
我作为一名感染科的医生,在2009年第一次直面流感。当时,我们与很多重症感染的患儿并肩作战,那时我们的感觉是,我们不能快速地进行精准的诊断。
但在2019年的现在,我们会发现,对于很多流感的病原体,我们可以快速地诊断。新的技术让我们临床医生可以在很短的时间内,一天乃至一小时,就知道到底是什么样的病原体在侵袭人体健康。
技术在进步,时代也在进步,更多的问题也出现在我们临床医生面前。
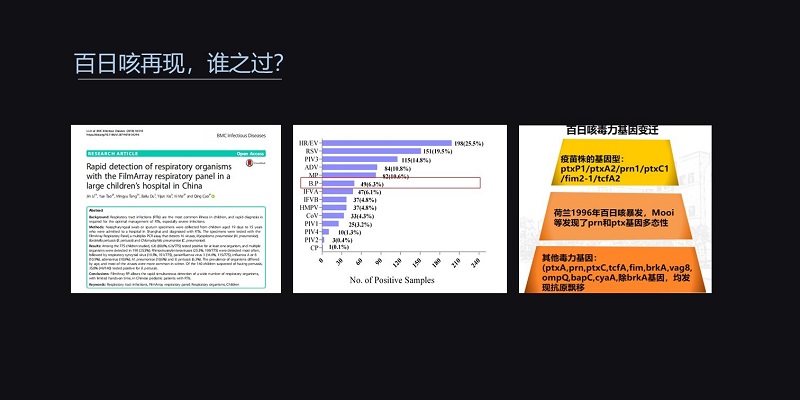
2017年,我们对在我们医院住院的775例下呼吸道感染病人,进行了快速的分子诊断与临床分析。在这项研究中,我们意外地发现,6.3%的患儿感染的是百日咳杆菌。
自从1978年我国实行扩大免疫规划以来,百日咳的发病率已经从20世纪六七十年代的十万分之二百,下降到了20世纪九十年代末的十万分之一。
但近几年,百日咳的发病率在全球都有明显的回升。

除了与疫苗的免疫漂移密切相关,我们也发现,在临床上遇到了一些重症百日咳病例,而且这些病例的死亡率也比较高。在美国,2017年CDC公布的重症百日咳的死亡病例达到了20例。

这些疫苗可预防疾病在临床中的重症病例,敲响了我们心中的警钟。
同样是去年,一篇名为《疫苗之王》的文章在微信朋友圈迅速引爆,点击率超百万,把疫苗的安全问题推到了风口浪尖,也引起了无数家长的恐慌。
其实,疫苗仍然是抵御传染病最为经济有效的方法。疫苗的防御力需要有足够的人群接种,疫苗接种率的下降,不仅未接种的孩子会失去保护,周围的人群同样也会处于危险之中。

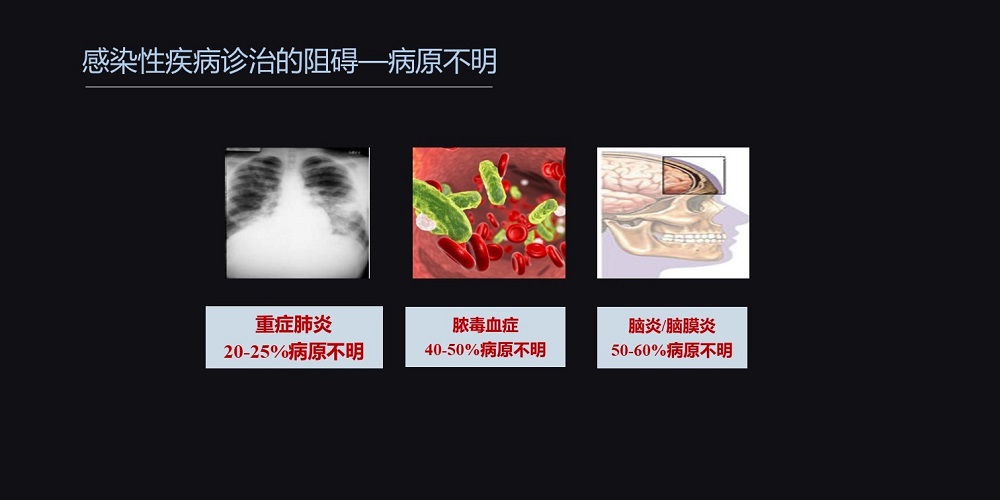
对于感染性疾病,让临床医生最棘手的问题是病原体不明。即使是现在,仍然有20%-25%的重症肺炎、40%-50%的脓毒血症、50%-60%的脑炎和脑膜炎的病原体,是诊断不明的。
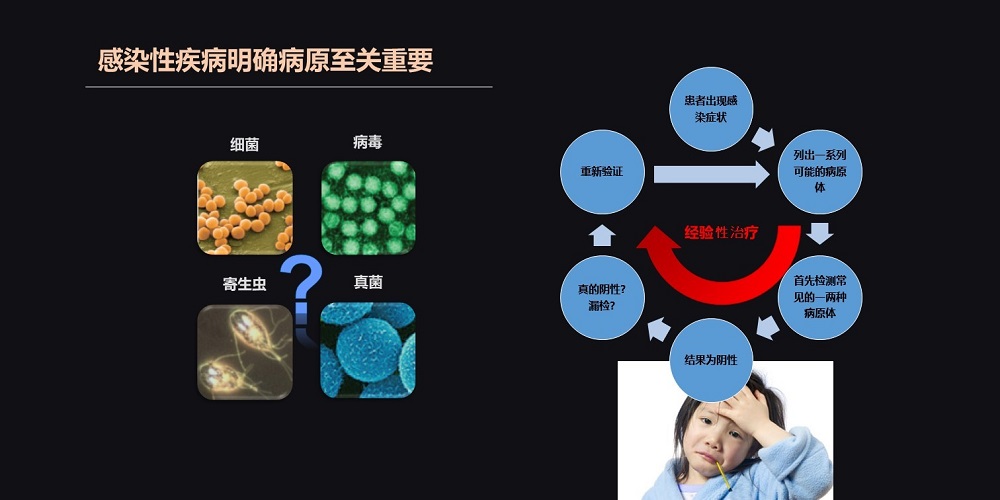
对于感染科医生而言,病原体的诊断是迫切需要的,也是非常紧迫的。面对上千种已知和未知的病原体,我们如何进行快速诊断?以往,传统的经验可能很多检测都是阴性的,医生更多的是需要进行经验性的判断。
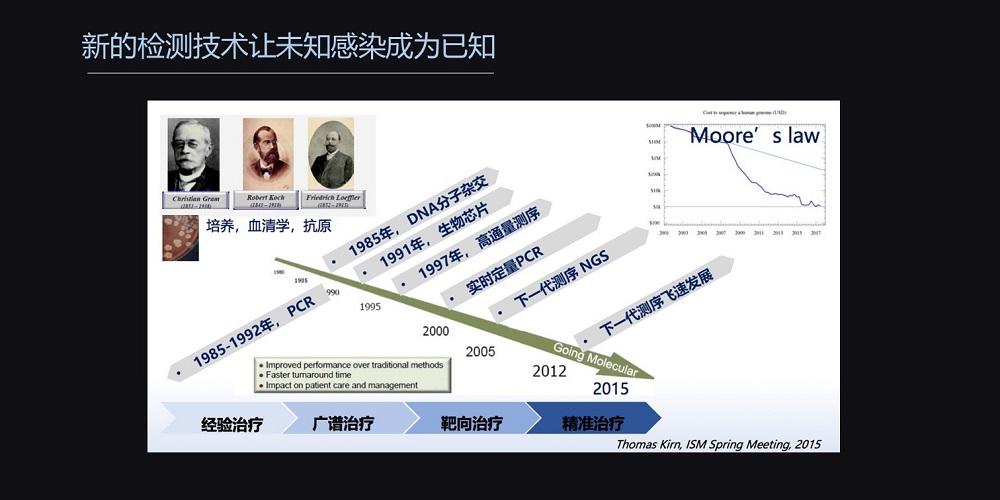
随着现代技术的发展,分子诊断以其独特的优势,快速敏感的特性,弥补了传统病原学诊断的不足,特别是NGS的诊断,让临床诊断得到了飞速的提升。
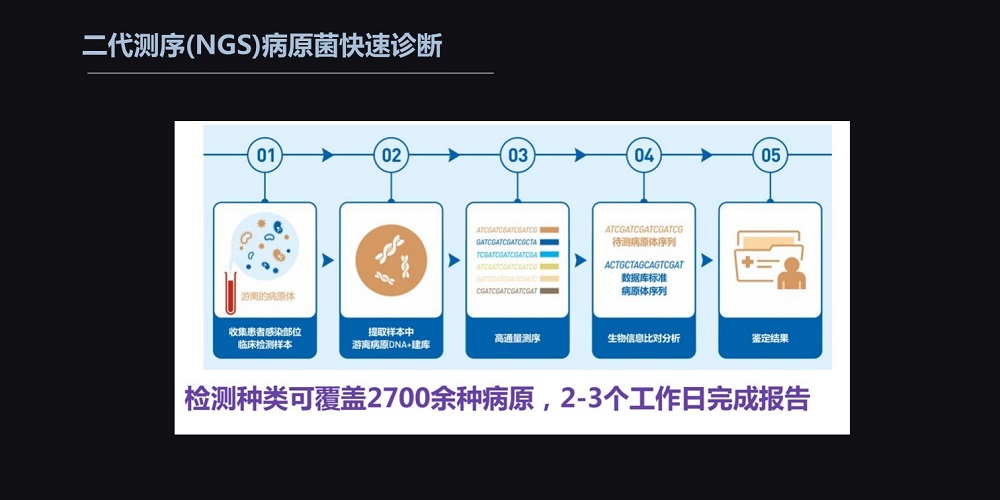
NGS也称为二代测序,可以在同一时间内进行2700多种的病原体的快速检测。无论是DNA还是RNA的病原体都可以同时进行检测。

NGS用于诊断感染性疾病病原体的首次报道在2014年。
这是一名联合免疫缺陷的14岁男孩,2013年随家人出国旅游,回国后出现发热,当时诊断为脑膜炎,入院以后迅速发展为脑积水和癫痫的状态。
他在住院的6周时间内进行了38项的病原学检测,先后联用了5种抗感染治疗,但始终没有查出病因,而且患儿一度陷入了昏迷状态。
他的主管医生采用了宏基因组测序的方法,48小时后意外地在他的脑脊液中发现了475条的钩端螺旋体序列,改用青霉素治疗以后,该患儿32天迅速出院。

NGS用于感染性疾病的诊断在这两年有飞速的提升,我们自己也有切身体会。
我们在临床碰到过这样一位女孩,她因为反复呼吸困难,胸痛三月余,辗转多家医院,多次的病原体检测都没有明确结果。
然而在病程中,其实患儿的血清抗体是检测到了曼氏裂头蚴的感染,但血清曼氏裂头蚴的抗体并不是诊断的金标准,它的敏感性只达到85%,有很多原因会导致它的交叉假阳性。
而且患儿在治疗的过程中服用了吡喹酮以后,仍然出现反复的发热和胸痛。
我们在患儿的体检中发现,她的右大腿根部有一包块,我们对包块进行了病理活检(在病理活检中看到虫体,是诊断曼氏裂头蚴的一个金标准)。
但对该患儿,我们在检测过程中仅发现了隧道样的坏死和嗜酸性粒细胞的增多。那么,这个患儿到底是不是曼氏裂头蚴的感染?这时候二代测序解决了我们的困惑。
我们把她的病理组织进行了二代测序,结果出现了高条带数(4750条)的曼氏迭宫绦虫的序列,从而进一步证实了这个孩子就是曼氏裂头蚴的感染。
所以我们临床有信心,给予足剂量的吡喹酮进行治疗,八个月以后的随访,患儿没有再出现任何复发。
这是二代测序首次应用于曼氏裂头蚴感染的一个罕见病的诊断。同时也说明了NGS在疑难感染病例的诊断中,有突出的、显效的作用。
我们临床也会碰到这样一些疑难感染的病人:患儿的病原体是诊断明确的,我们的治疗也是精准的,但是临床效果不佳。到底又是什么样的原因呢?接下来的这个病例可能会给我们一些启示。
我们遇到这样一位10岁男孩,反复的嗜酸性粒细胞增高一年余,他的嗜酸粒细胞在外周血的比例达到了40%-50%。
他先后在外院被诊断为过敏性疾病、特发性的嗜酸性粒细胞增高,也反复运用抗过敏治疗和激素治疗,但是嗜酸细胞一直没有明显的下降。
他到我们感染科来就诊的时候,首先我们要考虑是不是寄生虫的感染,当我们排除寄生虫的感染时,我们在他的体检中发现,他的口腔黏膜可以看到鹅口疮。
同时,他的头颅核磁共振和胸腹部的CT,可以看到多发性的感染灶。我们在该患儿的脑脊液中查到了白色念珠菌的感染,而且这株白色念珠菌对所有的抗真菌药物都是敏感的。
我们采用了联合抗真菌药物治疗,但是临床效果并不佳。会不会有什么原因掩盖了疾病的真相呢?
多年的临床经验告诉我,这个孩子可能存在免疫缺陷,但是对该患儿,我们常规的细胞免疫和体液免疫检测又是正常的,这又是什么原因呢?
在反复、侵袭性的真菌感染病人中,每年会有150万的死亡病例。这其中有两个原因:第一个就是因为白色念珠菌的诊断偏迟,导致了重症病例的产生;第二个就是抗真菌治疗无效。
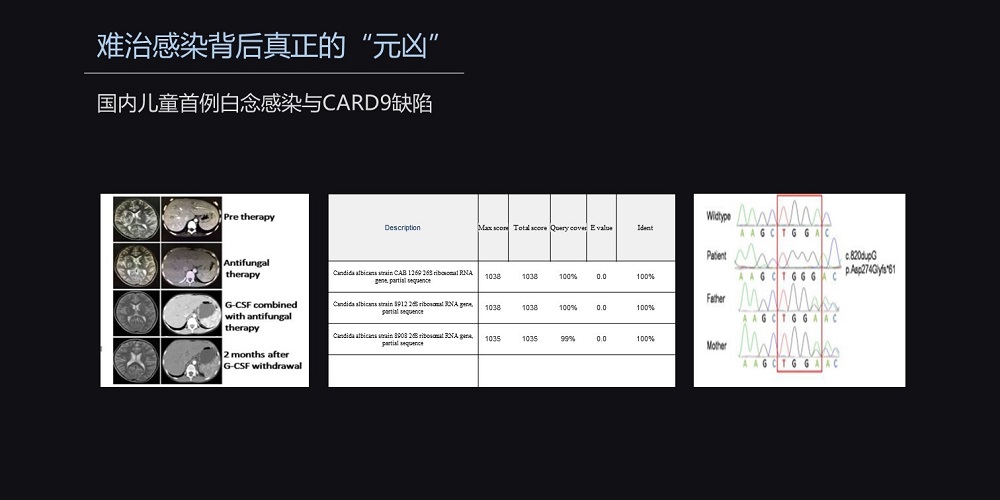
那么,什么原因导致抗真菌治疗无效呢?我们对该患儿进行了高通量测序,发现该患儿竟然是一个CARD9的纯合缺陷。
CARD9和我们人体的固有免疫是密切相关的,它的缺陷导致了细胞因子白介素-17的下降,白介素-17是调节中性粒细胞功能的一个主要的细胞因子。
这也解释了在临床为什么我们的常规抗真菌药物治疗无效。

那么,对这样的患儿,我们究竟应该用怎样的治疗方案才是最好的?
我们查阅了文献,全球仅有一例侵袭性真菌感染伴CARD9免疫缺陷的患儿的报道,采用了G-CSF(粒细胞集落刺激因子)进行治疗。
所以,我们对该患儿采用了G-CSF联合口服的抗真菌治疗。把所有的抗真菌静脉治疗停掉,改用口服治疗。
一个月以后,该患儿的影像学得到了明显的好转,外周血的嗜酸细胞也明显地下降,同时脑脊液也恢复了正常。两个月随访的时候,患儿所有的影像学恢复了正常,脑脊液的细胞数为零,同时细胞因子完全恢复了正常。
这些病人给我们一些提示:对一些临床难治性的感染,在治愈效果不好的时候,我们一定要考虑患者的免疫问题。可能这些免疫问题也不能用以前常规的细胞免疫和体液免疫来解释,而是适合免疫遗传学。
高风险人群相关的一些基因,我们也称为免疫的微缺失,这些易感基因导致人体对某一些病原体特别的易感。
所以我常常对我们感染科医生说,我们在诊断感染性疾病时,就好像福尔摩斯在破案,不能被疾病的表象所掩盖,往往要通过表象来寻找疾病的真正的原因。
这也对我们判断疾病愈后,特别是个体化的精细治疗,带来非常大的帮助。
我们会碰到很多超级细菌、多重耐药、免疫缺陷、临床抗感染治疗无效的情况。当抗感染治疗无效时,我们该如何应对?
过去我们可能会说,我们已经尽力了,我们真的无能为力,但近两年我们也许会说,我们可以试一试粪菌移植。
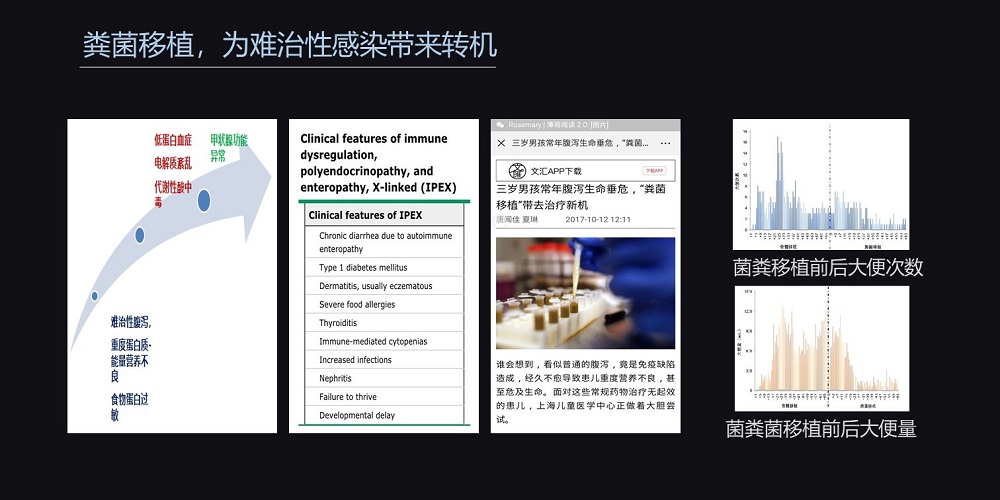
我们遇到过这样一位两岁患儿的家长,她带孩子来看病的时候,患儿因为严重的腹泻、高热、浓毒血症、重度营养不良已经危及了生命。
该患儿腹泻的原因除了由于难治性感染伴随的难治性腹泻外,还有FOXP3缺陷所导致的免疫缺陷。
当常规药物治疗效果无效时,造血干细胞移植是治愈他的唯一方法。但由于严重的腹泻,患儿身体状况、营养状况极差,根本无法耐受造血干细胞移植。
因此,我们采用了粪菌移植的方法,巧妙地治愈了这位身陷腹泻痛苦的免疫缺陷患儿。两次粪菌移植后,患儿的腹泻得到了改善,体重升高,为后面的治疗取得了一线的生机。
目前该患儿已经成功进行了造血干细胞移植,而且植入成功,这是国内外首例免疫缺陷儿童进行粪菌移植后再进行造血干细胞移植成功的病例。
所以,时代在进步,很多新的技术也迫切的需要用到临床上,这也是我们临床医生需要去思考和实践的问题。
当然,粪菌移植在儿童的应用尚处于起步阶段,特别是对一些难治性的免疫缺陷的儿童,更是缺乏临床经验。
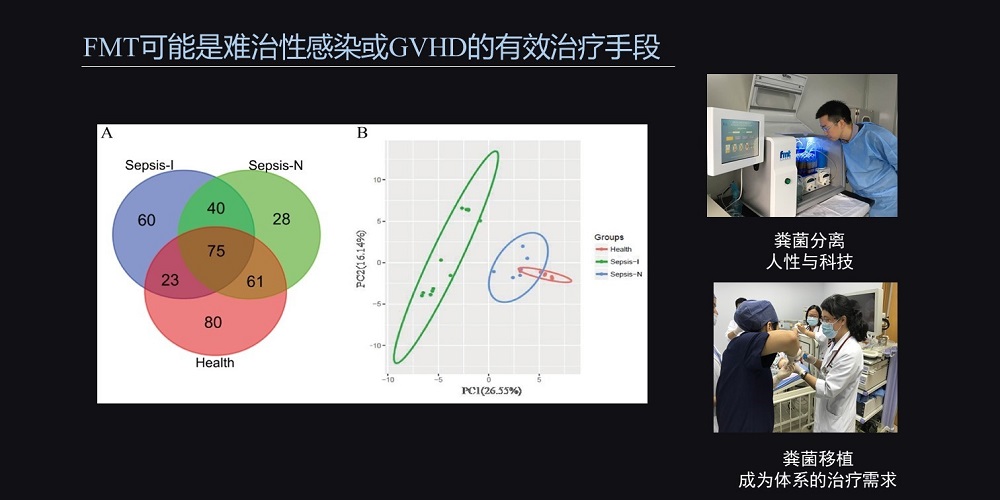
目前很多肠道菌群的基础研究发现,各种不同疾病患者的肠道菌群的模式各不相同。
我们对脓毒症不同状态的儿童进行肠道菌群分析,惊奇地发现其肠道菌群与健康儿童有明显的差异,肠道菌群的门、纲、目、科等水平可以明显地区分患儿脓毒症的严重状态,而且与脓毒症患儿的愈后密切相关。
这就提示,粪菌移植可能今后可以作为儿童脓毒症精准治疗的一个可行方案。

以往我们在做粪菌移植的时候,一般可能对儿童都会采用胃空肠置管的方法,在临床上很多家长和患儿都非常难以接受。
近期我们自己研发了一个粪菌胶囊,可以用口服的方法进行粪菌移植。这样的粪菌移植对一些大年龄的儿童,特别是一些轻症的感染的儿童,可能带来更多的益处。
所以我们认为,在未来粪菌移植可能会给更多难治性感染的患儿带来新的希望。

那么接下来,我想作为一位感染科医生对大家的健康育儿做一些温馨提示。
家长们问我最多的一个问题就是,对感染性疾病我们到底要不要用抗生素?
这是一个比较难回答的问题。大家都知道,在感染性疾病中,感染的病原体可能有千万种,确定感染的病原体其实是第一位的。所以,我们一直推崇,精准的抗感染治疗是最好的。
对于5岁以下的儿童,其实很多感染是病毒感染,这些病毒感染并不需要口服的抗生素。抗生素的使用,可能造成早期儿童肠道菌群紊乱。
越来越多的研究表明,儿童早期肠道菌群的紊乱与以后的肥胖和过敏是密切相关的。所以,从健康和长寿的角度来说,早期抗生素的合理使用,可能对我们今后的肠道菌群的健康是很重要的。
同时,对所有传染病的预防来说,疫苗仍然是最有效的方法。

作为国家儿童医学中心,我们感染科主要收治的是所有发热待查和难治性感染的疾病患者。
我们有很好的分子检测手段,可以帮助更多疑难的病例来明确到底是不是感染。我们还有很好的粪菌移植平台,来帮助更多疑难腹泻的病人得到很好的缓解。

最后我要感谢我的整个研究团队和全体医护人员,特别是我们感染团队的莫茜博士,她是从美国回来的一个PI(研究员),放弃了高薪的机会,与我们儿科医生一起,为儿童的健康而努力。
谢谢大家!


