
感谢大家的掌声对我的欢迎,但是我想这个掌声你们不是白鼓的,我今天将要告诉大家的是——大肠癌是可以预防的。
很多人谈癌色变,很多的家庭也会有过类似的经历——有过病人,有过亲人得过癌症,各种的癌症。但是,在这种情况我们应该怎么做?

我们可以看到这个照片,一对夫妇三个孩子。
当然了,这张照片的面孔是国外的。可是在60年代、70年代那个时间,中国家庭确实普遍这样,我的家庭也就是这样,在东北的一个小山村里生活。
1974年的5月,在我的人生发生了两件事情。
一个是我的父亲被诊断为肺癌,这个疾病大家知道,它是一个致命性的疾病,而且还不是早期发现。不到两个月,父亲就逝世了,所以今天(2017年6月18日,父亲节)在这里,我过的是一个没有父亲的父亲节。
有两个画面使我终身难忘,也影响了我一生的走向。一个画面是父亲被疾病折磨的痛苦一直持续到生命的终点;另一个是医生的无奈,对于治疗束手无策,深深地刺激了我。
那个时候我就立誓要学医,要解决这样的问题,要解决这样的病痛,像父亲这样的病痛。

紧接着又发生一件事情,那就是我的5年初中和高中生涯结束了。
1977年,国家恢复了高考,我是非常幸运的考生之一,走进了我日思夜想的学校——白求恩医科大学,成为了一名医学生,也开始了我的梦想之旅。
学医是不容易的, 5年的学医生涯,后来一直持续了40年,我就用一句话来形容——711(Seven Eleven)——当然不是便利店,是早晨7点到晚上11点。
确实是这样,学医的路是艰苦的,但是也是痛苦并幸福着。我也顺利地毕业了,来到了我们北京,进入了解放军总医院,经过轮转、定科,成为了一个消化科的医生。
我深深感到5年的学习远远不足以支撑我未来的需要,支撑我能够治愈千千万万像我父亲那样的病人,所以又选择了继续学习的道路,考取了硕士研究生。
就在这个时候,我考取了硕士研究生的时候,我的另一个父亲,就是我的岳父出现状况了。请大家注意,出现了什么状况呢?他告诉我大便变形、大便带血、大便不规律。
作为消化科的医生,我敏锐地感觉到父亲的肠道出现问题,就迅速安排了肠镜的检查。结果呢,诊断为直肠癌。
他的直肠癌按道理应该更早发现,但是既然到了癌症才发现,我们就得面对它。我们迅速采取了合适的治疗措施,经过手术和后续的治疗,我的岳父得以生存,而且以很好的生活质量陪伴了我们又一个30年。

两个关于父亲的事情说完了,一个父亲用生命的代价引导我走向了学医之路,另一个父亲的患病过程使我走上了我的专业之路,那么就是攻关大肠癌。
通过我岳父患有大肠癌,整个领域的文献我了解了,整个的疾病进展我清楚了。在这里边我看到,它是一个可以预防的疾病。那么并不是谈癌就要去色变,关键是我们要有这个知识——如何去预防。
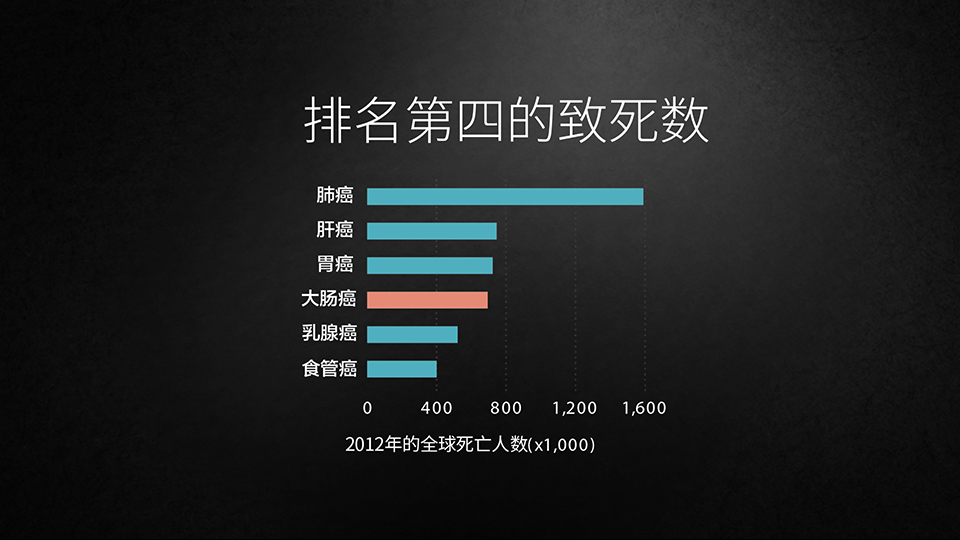
这个图表可以告诉我们,排名第一位的致死的癌症仍然是肺癌。后边有4个癌症与我们消化科密切相关,一个是肝癌,一个是胃癌,还有一个是食管癌,我们大肠癌排在第四位。
消化科任重道远啊!
一个胃肠镜就可以触及3个癌症,再加上一个B超就可以把排名前6名的肿瘤中的4个触及到。那么这些年过来了,我也一直在努力着,在学习着。

我们也知道,大肠癌是可以预防的。但是我知道,我们国家的很多同胞并不知道。
为什么大肠癌可以预防呢?这就是我今天要跟大家沟通的关键点。
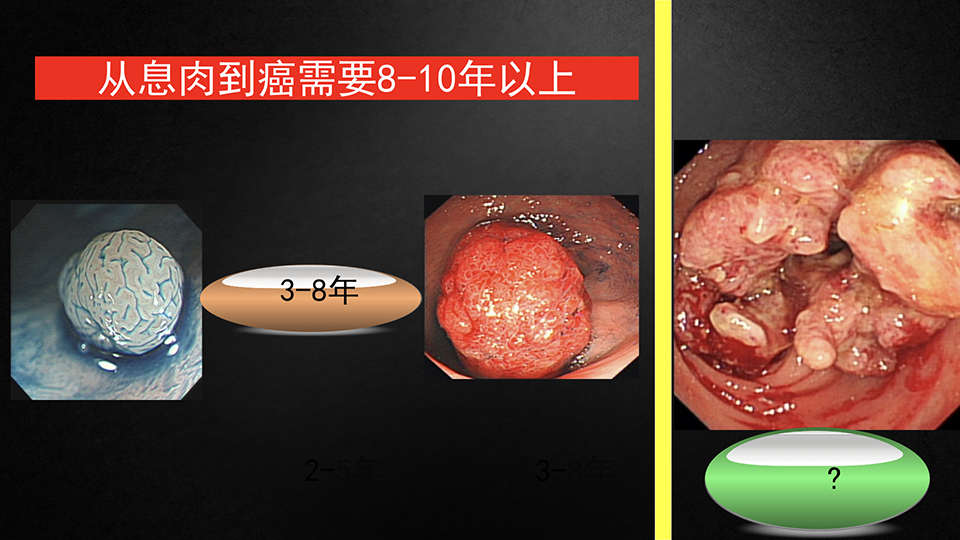
请看左边这两个图,肿瘤从小的发生到大的这个过程中,是我们常说的肠道息肉。它是一种癌前病变,这种病变从小到大,到癌前的边缘。
到癌的边缘的时候,它是经过一个相对比较漫长的过程。这里边给出的时间是3-8年,我们是取平均的时间,甚至可能更长,但并不是百分之百都变。
我们用个动物来比喻,应该说在这个阶段它还像一只小绵羊,安安静静地在缓慢地生长。
可是后边就来了猛虎了,你如果在3-8年、10年之内不理它,它就是一个猛虎。它会毁灭你的人生,毁灭你的家庭,创伤你的家庭,给你的亲朋好友造成亲人损失这样一个局面。
右边这张图片我想大家能够看到,如果没进过肠镜室是很难看到这样的图片的,一看就是像菜花一样。
当然它不是我们吃的菜花,它塞堵了整个的肠腔,它向外边扩展发展,它侵蚀你的淋巴结,侵入到你的腹腔,转移到你的肝脏,转移到你的肺脏,导致你的生命的终结。
这个过渡是非常之快,如果说在前面的过程当中你不把它阻断,它就会是这样的一个结局。这个时间有多长,我还不清楚,它随时都有可能发生。而平均来说,单从息肉到癌是需要3-8年或8年以上时间。

这句话就告诉我们,它给我们留有充分的时间,让我们阻断这个过程。
40岁以后,当然“以后”不是指到80岁,记着是在40岁到50岁,最迟也不能到60岁,你要有一次做肠镜的机会,你就可以发现这样的息肉,从而干预掉,内镜下就可以把它切掉。
你的生活质量毫无变化,非常的好,不会付出生命的代价,5年的生存率100%。到癌的阶段,你的5年生存率可能只有30%甚至更低,它是会要以生命为代价的。
因此,这个图片我希望在座的听众能够牢牢地放在你的脑子里边,你将会受益的。你可以把它分享给你的超过40岁的亲朋好友。
因为什么?我们需要去预防大肠癌。预防大肠癌的关键是什么?是癌前病变的干预,也就是对前面那个图片上息肉的干预。
这个干预的动作称之为什么呢?就相当于我们拆除人体的定时炸弹,定时炸弹不知什么时候就爆炸了,爆炸了就毁灭了。一个动作,我们拆除了,你就安全了。

在这么多年的征途上,我经过硕士、博士的专业磨练以及长期的临床研究,而东渡日本的学习使我收获颇丰。
我的第一个收获,是在结肠镜的检查上。大家对结肠镜是非常恐惧的,可是我到了日本的时候,我发现日本医生的操作是非常轻柔的,技术是熟练的,而且病人是安详的。
并不像我们所说,病人是在非常痛苦的状态下做完了结肠镜,那这个技术是值得我们引进、学习、消化、吸收以及推广的,我做了一件这样的事情。
另一件事情,就是看到日本医生眼睛里看的是我们所看不见的那些病变,那些早期的病变,就是平坦型的病变,而不是隆起型的。
隆起型的谁都能看得见,包括病人躺在床上,只要眼睛对着显示屏,他就知道,我这个地方有问题了,有状况了。
但是那些平坦型病变,不但病人看不见,我们很多医生也看不见。因为它没有恰当的、适宜的技术,去发现它、去解决它。
这时候我们就发明了一个染色法,采用靛胭脂,它可以把肿瘤清清楚楚地显示出来。这项技术和专利,我也转让给相关的厂家,而且在临床上也让病人获益了。
综合这些技术的发展和专利的发现,以及涉及临床的产品的发明,以及临床上我们对大肠癌发生发展的结果的研究,我在2003年的时候,获得了国家科技进步二等奖。
现在这些技术被广泛地推广,造福于我们中国的广大的老百姓。

很多的癌前病变是没有任何症状的,那么大肠癌究竟如何预防?

我们反反复复告诉很多的人,我在平时的工作中,和朋友的交往中,甚至在饭桌上,就说:“你40岁啦,你要做;你50岁啦,你要做!”
国际上很多人也是在努力地推动这项事情,但是很多人并没有这样的概念。
包括我们在座的听众,对医生让你做肠镜的建议,你可能是持一个否定的态度。不少人会和你说,我身体毫无状况,干嘛要做。这是一个普遍性的回答。
另外还有侥幸心理,不愿意面对,即使我得了我也暂时先不做。
这尤其像是沙漠上的鸵鸟的行为,宁愿把脑袋插到沙子里,也不愿意面对现实。肠镜检查的恐惧症到处弥漫着,谁也不愿意去做这件事情,甚至以工作忙为借口,等等等等。
但是请大家看这张图,不管你做与不做,那个癌就在那里;不管你检查不检查,那个息肉、那个癌前病变,它也在那里。
它既然在那里,就对你的生命构成了一定的威胁,你何不拿出一天做这一次可能有点不舒服的肠镜,去解决这个问题呢?
做这一次肠镜,如果发现病变,而且是早期发现,你会是受益者。我经常跟我们发现病变的病人去说,我说你应该庆祝一下,否则的话你这个病变就会毁损你的生命。
所以肠镜的检查是极其重要的!
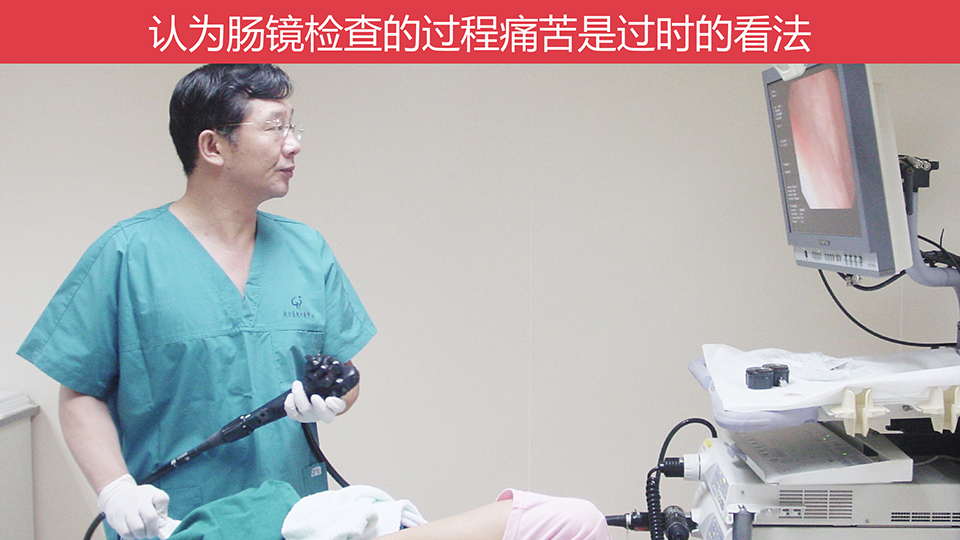
这是我的一个工作场景,大家可以看,应该是很安详的吧?我没让你们看到病人,其实病人确实是很安详的。我自信,我在我将近30多年的医疗生涯当中,肠镜做的应该是出类拔萃的。

而且,现在认为肠镜的检查过程是痛苦的看法,是已经过时了的看法。
我们现在有麻醉肠镜,你是毫无知觉的体验这个检查;我们现在有舒适内镜,就像我这样,给你用一个镇静剂,你也可以去体验这个肠镜检查。我们马上会推出一种胶囊结肠内镜,那你就像打游戏一样去享受这个检查。
所以请大家放心,不久的将来我们可以做到享受肠镜检查,现在已经在逐渐地实现了,造福于广大的老百姓。
有一部分受惠者,如果他不做肠镜检查,就会在几个月之内,甚至一两年之内就会变成一个结肠癌的病人。甚至再发现得晚了,等到有症状的时候,他可能就要付出生命的代价。

有大肠癌高危风险的人群,我想列在这个片子上了,你们更加要提起注意。
每一个人都有亲朋好友,每个人都有父母、兄弟姐妹,如果这当中有一个人是结肠癌的病人,有一个人是结肠息肉的病人,那你就进入了高危人群,应该尽可能去早一点接受肠镜的检查。
已经诊断为大肠癌和已切除大肠息肉的病人,你按照医生指导,定期要复查,它还可能再发息肉,甚至恶性的肿瘤。
再就是长期炎症性肠病的病人,比方说会被反反复复提到的溃疡性结肠炎。溃疡性结肠炎到8年以上,癌的发生率会高达十几倍,甚至30倍,所以它是必须的筛查对象。
最后, 50岁以上人群,不管你是高危还是低危,你应该接受首次的肠镜检查,拉出一个基线来。
这个肠镜检查会有一个好处,即使你没有病变,它也是一剂非常好的心理安慰剂,它会让你10年的时间都放心地生活,是不是应该做?
40岁的时候,40岁以后也应该做,但是我说的是“应该”,50岁是“必须”!你有条件的话,40岁以后接受首次的肠镜检查,也拉出一条基线。如果你没有事情,50岁以后再说。
这段时间,40岁到50岁是癌前病变最高发的时候,结肠息肉最多发的时候。所以在这个阶段去进行一次肠镜的检查,我们切入,那么可以发现病变及早干预。
可是到50岁已经是癌的高发期,息肉非常明显了,这个时候是更应该去做了,就必须去做了。
所以,请大家牢记这张片子。或者如果是记不住,也要记住姜教授说了,40岁去做一次肠镜,50岁必须得去!
年轻的朋友们,劝劝你的父亲,或者赠送给你的父母一次肠镜检查的机会。这个绝对不是心灵鸡汤,一定要做。
所以,我们希望能够通过我们的共同努力,来促进这个事情。因为医患有距离,你要不来,我是没有办法。但还是那句话,你来与不来,肠道的东西就在那放着。

所以,将大肠癌能控制在早期发现和癌前病变的阶段,将使我们受益匪浅,也使你的家庭和你周围的朋友受益匪浅。
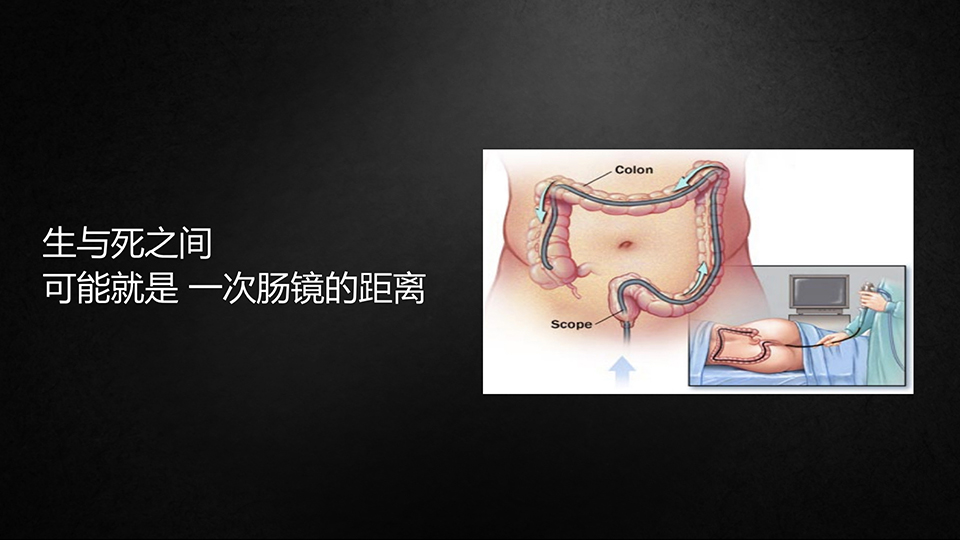
在结束的时候,我想这张片子里的这样一句话要跟大家分享。
我们在讨论如何进行演讲、讨论这个幻灯的时候,我们的热心肠先生深有感慨地说了一句话,这句话就是:“生与死之间,可能就是一次肠镜的距离”。
我深有感触,现在把这句话与大家分享。

分享的结果,就是希望大家的每一个家庭都是老、中、青三代结合,我们的家庭是团聚的,不会有人中途掉线。
祝大家家庭幸福,平和美满。但是记着,最后一次的提醒——肠镜检查,50岁以上的人必须做。
谢谢!


